Содержание
Основные функции серотонина
Серотонин – нейромедиатор, который заставляет нервную систему функционировать слаженно. Вырабатывается он в шишковидном теле мозга. В синтезе серотонина участвует триптофан – незаменимая аминокислота.
Попадая в кровь, гормон разносится по всему организму. Название данного вещества – «гормон счастья» – объясняется тем, что от его количества зависит настроение человека. Дефицит серотонина в организме приводит к тяжелейшему депрессивному состоянию, именуемому серотониновой ямой.
Серотонин влияет на такие процессы в организме:
- повышает тонус и двигательную активность;
- контролирует способность крови к коагуляции;
- улучшает работу пищеварительного тракта;
- влияет на половое влечение;
- улучшает эмоциональный настрой;
- регулирует засыпание и пробуждение;
- следит за температурными показателями тела;
- управляет аппетитом и насыщением;
- необходим при лечении состояний депрессивного характера.
Как развивается серотониновый синдром?
Серотонин – вещество, относящееся к гормонам и играющее в организме роль нейромедиатора. Повышенный уровень серотонина наблюдается у человека в состоянии эйфории, пониженный – в состоянии депрессии. В последнем случае проявляется явная причинно-следственная связь: нехватка серотонина ведет к депрессивным состояниям. Но все не так просто. Например, антидепрессанты третьего поколения вместо исцеления человека от депрессии могут вызвать у него опасное осложнение именно из-за «передозировки» серотонина.
В основе серотонинового синдрома лежит нарушение в серотонинергической системе – колебания уровня серотонина при передаче импульсов через нервные клетки. Первым звеном в механизме развития недуга становится синаптическая щель (пространство между мембранами нейронов). Серотонин начинает поступать в это пространство в избыточном количестве. Происходит перевозбуждение серотониновых рецепторов.
В итоге концентрация вещества, называемого «гормоном счастья», приводит к обратной реакции. У больного развивается патологическое состояние с нарушениями психики, нервными, мышечными и другими расстройствами. Все это угрожает его жизни.

Актуальность темы и историческая справка
В последние десятилетия население нашей планеты почти массово употребляет антидепрессанты различных химических групп. А когда были синтезированы СИОЗС, их стали употреблять еще более часто, поскольку они лишены многих побочных эффектов, свойственных другим антидепрессантам. В некоторой степени, частое применение антидепрессантов связано с реальной необходимостью их использования, поскольку рост депрессивных состояний и субдепрессий в последнее время весьма высок. С другой стороны, доступность препаратов позволяет их приобретать всем и вся, комбинировать их прием с другими лекарственными средствами без предварительной консультации со специалистом. И еще один аспект современной жизни – это наркотики. Они, к сожалению, играют не последнюю роль в развитии серотонинового синдрома. Их комбинация с антидепрессантами представляет ужасную и смертельно опасную смесь. Эти факторы стали непосредственными причинами распространения такого явления, как серотониновый синдром.
Впервые об этом синдроме заговорили в 1960 году Oates и Sjoеrdsma. Ими были описаны клинические проявления синдрома у больных, страдавших от депрессии и принимавших антидепрессанты. Постепенно стало известно, что подобные симптомы могут быть вызваны не только сочетанием отдельных антидепрессантов, но и одновременным использованием, например, препаратов для похудения или от кашля (содержащих Дестрометорфан) с антидепрессантами. И даже однократный прием антидепрессанта может вызвать серотониновый синдром.
Достоверной статистики количества случаев серотонинового синдрома в России нет. Вернее, какие-то сведения имеются, но они не отражают реальное положение вещей. Этому способствует ряд причин:
- не всегда больные с симптомами серотонинового синдрома обращаются за медицинской помощью;
- не всегда, при наличии клинических симптомов серотонинового синдрома, пациенту выставляется именно этот диагноз;
- лабораторных доказательств серотонинового синдрома не существует. Концентрация препарата в крови может не превышать норму, а повышенная концентрация не обязательно влечет за собой развитие синдрома;
- и снова наркотики. Серотониновый синдром, связанный с их использованием, еще более редкий диагноз. Хотя его легкие проявления можно диагностировать, зайдя практически в любой ночной клуб.
Общая информация
Серотониновый синдром является редким токсическим состоянием, вызванным в основном избытком серотонина в центральной нервной системе. Это приводит к различным психическим, вегетативным и нервно-мышечным изменениям, которые могут варьировать по степени тяжести от легкой до угрожающей жизни.
Большинство случаев самоограничены. Тяжелая серотониновая интоксикация почти всегда вызывается взаимодействием лекарств с участием двух или более «серотонинергических» средств, по крайней мере одно из которых обычно является селективным ингибитором обратного захвата серотонина (СИОЗС) или ингибитором моноаминоксидазы.
Лечение серотонинового синдрома включает в себя отмену лекарств-нарушителей, агрессивную поддерживающую терапию и иногда прием антагонистов серотонина, такие как ципрогептадин. Лечение состояния, для которого были назначены серотонинергические препараты, должно быть пересмотрено.
Развитие болезни


Когда человек целиком здоров, то серотонин в организме выполняет функцию регулировщика процессов деятельности некоторых нейронов во всевозможных сегментах головного мозга. Гормон обеспечивает образование пузырьков, одновременно с которыми затем проникает внутрь свободного пространства, имеющегося между нейронами. Далее серотонин присоединяется к рецепторам нейронной мембраны и запускает механизм активации, продолжая выполнять основные задачи. Регулировка его количества в организме происходит такими методами:
- Возвращением в исходную позицию;
- Осуществлением обратной связи;
- Посредством особых ферментов, расщепляющих данный гормон.
Больше всего нейронов, которые производят серотонин, находится в стволовом сегменте мозга, в месте, где расположено пространство ретикулярной формации. Эти частицы (нейроны) выполняют контроль:
- Бодрствования;
- Аппетита вместе с чувством насыщенности;
- Эмоциональных и болевых проявлений;
- Развития сексуального влечения;
- Обмена тепла;
- Поддержания мышц в тонусе.
Как долго длится серотониновый синдром?
Симптомы обычно начинаются через 6-8 часов после приема лекарств, которые изменяют уровень серотонина в организме и протекают довольно интенсивно. При правильном лечении легкие симптомы обычно исчезают в течение 24 — 72 часов, но могут продолжаться до 3 дней. Более тяжелые случаи требуют госпитализации и могут занять больше времени на восстановление.
Долгосрочные последствия
Продолжительность симптомов полностью зависит от того, как долго действующий препарат будет находиться в организме. Как правило, после надлежащего лечения не возникает долгосрочных эффектов. Однако, если не лечить, то тяжелый серотониновый синдром может привести к смерти. После выздоровления важно провести повторную оценку всех имеющихся препаратов для предотвращения повторения данного синдрома. [R]
Этиология
Массовое использование во всем мире современных антидепрессантов легко объясняется ростом депрессивных состояний и отсутствием побочных эффектов, свойственных другим препаратам данной группы. Эти лекарства легко приобрести, а при необходимости принимать в сочетании с другими медикаментами без назначения врача. Организм человека особым образом реагирует на неблагоприятное сочетание медикаментозных средств. Серотониновая интоксикация оказывает негативное влияние на общее самочувствие человека. Часто у таких больных возникают нарушения в функционировании внутренних органов и систем. При отсутствии медицинской помощи они погибают.


Современная фармакологическая промышленность с каждым годом пытается усовершенствовать психотропные препараты, к которым и относятся антидепрессанты. Лекарства последнего поколения должны положительно воздействовать на функционирование серотонинергической системы и увеличивать секрецию серотонина при передаче нервных импульсов. Когда количество медиатора в нейронах становится недостаточным, у больных развивается депрессивный синдром.
Наркомания — бич современной жизни. Наркотические средства являются еще одной причиной серотониновой интоксикации. Наркотики увеличивают задержку медиатора в синаптической щели, способствуют его скоплению в межмембранном пространстве и стимулируют серотониновые рецепторы.
Этиопатогенетические факторы синдрома серотониновой интоксикации:
- недопустимая комбинация фармакологических препаратов,
- резкая замена одного антидепрессанта на другой,
- употребление спиртных напитков во время лечения антидепрессантами,
- передозировка антидепрессантов и выраженная лекарственная интоксикация.
С антидепрессантами запрещено употреблять опиоидные анальгетики, антибактериальные средства, противокашлевые лекарства, противорвотные препараты, нейролептики, противосудорожные медикаменты, тиреоидные гормоны, препараты для снижения массы тела, литийсодержащие средства, противопаркинсонические лекарства.
Патогенез
В норме избыток нейромедиатора удаляется путем нейронального захвата и распада под действием моноаминоксидазы. Некоторые препараты препятствуют естественным механизмам регуляции уровня серотонина, провоцируя интоксикацию. Серотониновый синдром формируется вследствие чрезмерной стимуляции центральных звеньев серотонинергической системы. Это происходит при повышении концентрации серотонина в межсинаптическом пространстве и увеличении чувствительности специфических рецепторов.
Серотониновый синдром развивается вследствие комбинированной стимуляции различных типов рецепторов серотонина. Его симптоматика обусловлена активацией 5-HT1A и 5-HT2-рецепторов в срединных и дорсальных ядрах шва спинного мозга и ствола головного мозга. Определенную роль в формировании клинической картины играет повышенная активность норадреналина: его концентрация напрямую коррелирует с тяжестью симптомов.
Степени тяжести патологии
В современной медицине принято выделять три степени тяжести развития синдрома, а именно:
- Легкая степень патологии сопровождается, как правило, повышенной потливостью, несильной дрожью в руках и коленях, не слишком выраженным увеличением частоты сокращений сердца. Рефлексы также становятся немного выраженными, хотя температура тела не повышается. Иногда у пациента можно заметить расширение зрачков. Вполне естественно, что люди с подобными признаками редко обращаются к врачу и продолжают принимать препараты, ведь вышеописанные симптомы вполне могут быть вызваны стрессом или перенапряжением.
- При средней тяжести заболевания клиническая картина более выражена. Пациенты отмечают резкое повышение температуры тела (нередко до 40 градусов) и артериального давления, стойкое расширение зрачков, сокращения мышц конечностей, двигательное и психическое возбуждение. Как правило, такие симптомы заставляют человека обратиться за помощью, но к сожалению, поставить верный диагноз удается не всегда.
- Тяжелая степень серотонинового синдрома крайне опасна, так как может привести к осложнениям. При этой форме патологии наблюдаются сильная тахикардия, повышение артериального давления, лихорадка, спазмы мышц вплоть до ригидности, нервные расстройства, дезориентация. У пациентов, как правило, возникают весьма яркие галлюцинации. При отсутствии своевременной помощи возможно повреждение мышц, печени и почек. Нередко пациенты впадают в коматозное состояние. Изредка развивается полиорганная недостаточность, что, как правило, заканчивается смертью.
Именно поэтому ни в коем случае не стоит игнорировать симптомы, поскольку под обычным переутомлением может маскироваться серотониновый синдром. Как выйти из подобного состояния и есть ли эффективные методы лечения?
Осложнения
Несвоевременное оказание медицинской помощи может привести к тяжелым последствиям. Многие осложнения развиваются из-за неправильного лечения гипертермии: у пациентов возникают эпилептические приступы, почечная или полиорганная недостаточность, опистотонус (судорожное статичное состояние с выгибанием спины и запрокидыванием головы). Возможен ДВС-синдром, миоглобинурия, кома.
В финальной стадии наступает смерть, причины которой – острые сердечно-сосудистые нарушения либо асфиксия вследствие миоклонуса грудных мышц. Такой исход крайне редок, более характерен для случаев, спровоцированных комбинированным приемом СОИЗС и ИМАО. В литературных источниках описано чуть более 30 случаев смерти от серотонинового синдрома.
Патофизиология
Серотонин (5-гидрокситриптамин, 5-НТ) синтезируется из аминокислоты триптофана. Он имеет центральные и периферические эффекты, и существует по крайней мере семь различных типов рецепторов серотонина. В центре серотонин действует как нейромедиатор, влияя на настроение, сон, рвоту и восприятие боли. По этой причине, депрессия часто связана с низкими концентрациями серотонина. Периферически, первичное воздействие серотонина на мышцы и нервы. Большая часть серотонина синтезируется и сохраняется в энтерохромаффинных клетках кишечника, где он вызывает сокращение гладких мышц желудочно-кишечного тракта. Серотонин также хранится в тромбоцитах и способствует агрегации тромбоцитов. Он также действует как медиатор воспаления.
Откуда может взяться избыток серотонина?

Чтобы понять, на каких этапах меняется концентрация серотонина в организме человека, следует понимать, что можно выделить ряд ключевых стадий:
- синтез серотонина из триптофана;
- перемещение серотонина в синаптической щели от одного нейрона к другому, где после передачи нервного импульса происходит реаптейк — обратный захват серотонина нейроном, который его выделяет;
- распад серотонина.
Соответственно, серотониновый синдром развивается как результат повышения концентрации серотонина при приеме лекарств из следующих групп:
- Препараты, угнетающие процессы распада серотонина: антидепрессанты из класса ингибиторов монооксидазы, противоопухолевый препарат прокарбазин, антибиотик линезолид, препараты сирийской руты или гармалы обыкновенной.
- Препараты, уменьшающие обратный захват серотонина, что приводит к повышению его концентрации в синаптической щели: антидепрессанты из группы селективных ингибиторов обратного захвата серотонина (СИОЗС), трициклические антидепрессанты, опиоидные препараты (трамадол, бупренорфин, декстрометорфан и др.), лекарства для лечения эпилепсии (карбамазетрометанетан и др.), а также фитопрепараты на основе зверобоя.
- Препараты-предшественники серотонина и его агонисты: триптофан, литий, фентанил, ЛСД.
- Лекарства, повышающие выработку серотонина: амфетамины, экстази, фенфлурамин.
- Препараты, угнетающие процессы распада серотонина и его веществ, приводящих к повышению его концентрации.: антибиотики эритромицин, ципрофлоксацин, противогрибковое средство флуконазол, антиретровирусный препарат ритонавир, а также грейпфрутовый сок.
На сегодняшний день самыми назначаемыми антидепрессантами являются СИОЗС, и именно они чаще всего приводят к серотониновому синдрому.
В группу риска входят люди, принимающие антидепрессанты, а также пациенты с множеством хронических заболеваний (например, пожилые люди). В последней категории возрастает вероятность полипрагмазии — одновременного приема слишком большого количества лекарственных препаратов, которые начинают непредсказуемым и опасным образом взаимодействовать друг с другом.
Причины возникновения синдрома
Чаще всего синдром развивается в результате приема препаратов (ингибиторов моноаминоксидазы), которые подавляют фермент, разрушающий серотонин. Это увеличивает содержание гормона. Современные антидепрессанты (СИОЗС) задерживают серотонин между двумя клетками с помощью обратного захвата. Для возникновения синдрома необходима определенная комбинация препаратов.
Если в пространстве между мембранами, которое называется синаптической щелью, накапливается избыток серотонина, развивается патологический синдром. К такой же реакции приводит чрезмерное возбуждение рецепторов серотонина, находящихся на мембране нейронов.
Серотонин между мембранами в нужном количестве поддерживается несколькими способами:
- с помощью СИОЗС (обратный захват);
- данные о количестве серотонина между мембранами передаются с помощью обратной связи;
- ферментами, разрушающими серотонин (ИМАО).
Комбинации препаратов, применение которых вызывает серотониновый синдром:
- «Ципралекс» в сочетании с СИОЗС и ИМАО;
- ингибиторы МАО и СИОЗС;
- ИМАО и антидепрессанты («Имипрамин», «Карбамазепин»), гормоны щитовидки;
- ИМАО и средства для уменьшения массы тела («Фепранон», «Дезопимон»);
- ингибиторы и L-триптофан, экстракт зверобоя, экстази;
- антидепрессанты и препараты лития («Контемнол», «Квилонум»);
- СИОЗС и ИМАО с «Декстрометорфаном» (составляющее противокашлевых сиропов «Гликодин», «Туссин-плюс»);
- СИОЗС и «Трамадола», с «Дигидроэрготамином» (препарат от мигрени), с «Леводопой» (противопаркинсонический препарат).
Нельзя точно сказать, как поведет себя организм в каждом конкретном случае, не вызовут ли комбинации непереносимость отдельных препаратов.
Наблюдения показывают, что употребление алкоголя во время лечения депрессий ведет к переизбытку серотонина, а это вызывает отравление организма. Серотониновый синдром может развиться при приеме антидепрессантов в начале терапии.
Вероятность получить отравление серотонином увеличивается, если производится замена препаратов без необходимого перерыва. Он нужен для полного выведения остатков препарата и составляет в среднем 2 – 3 недели.
Причины повышения концентрации серотонина

Основной причиной, провоцирующей повышение уровня нейромедиатора в крови, является превышение рекомендованной дозировки антидепрессантов ингибиторного типа. Данные медикаменты позволяют нормализовать концентрацию серотонина в организме. Избыток нейромедиатора может наблюдаться и при смене одного антидепрессанта на другой.
Избыток серотонина возникает и при передозировке наркотиков. Для того чтобы достичь эйфории, некоторые люди принимают разнообразные психотропные вещества. В результате наблюдается своеобразное привыкание – прекращается выработка нейромедиатора без дополнительного стимулирования.
Состояние, при котором повышен серотонин в крови, может быть спровоцировано передозировкой некоторых лекарств, применяемых для коррекции веса. Подобные медикаменты оказывают достаточно сильное влияние на нервную систему.
Лекарства
Антидепрессанты и анксиолитики. Селективные ингибиторы обратного захвата серотонина (СИОЗС), ингибиторы обратного захвата серотонин и норадреналина (СИОЗСН) и трициклические антидепрессанты (ТЦА). Они работают, продлевая активность данного нейротрансмиттера в мозге (предотвращая его выведение из синапса).
Ингибиторы моноаминоксидазы. Ингибиторы моноаминоксидазы (ИМАО) – это препараты, используемые для помощи при различных расстройств настроения и болезни Паркинсона. Они работают путем блокирования моноаминоксидазы, которая расщепляет несколько нейротрансмиттеров, обнаруженных в мозге, включая серотонин. Это приводит к его большему количеству, доступного для воздействия на мозг.
Линезолид (Zyvox). Линезолид является антибиотиком, обычно используемым для лечения бактериальных инфекций, устойчивых к другим антибиотикам (таким как стрептококки, VRE и MRSA). Он может также блокировать расщепление серотонина (блокируя МАО). Имеется несколько сообщений о случаях данного синдрома, вызванного линезолидом, особенно при приеме с другими препаратами, такими как СИОЗС или ИМАО.
Лекарства от мигрени (триптаны). Триптаны обычно являются первыми лекарствами, которые врачи назначают пациентам с умеренной и тяжелой мигренью. Триптаны также активируют серотониновые рецепторы в мозге и представляют риск для серотонинового синдрома, особенно при использовании в сочетании с опиоидами или антидепрессантами.
Опиоиды. Некоторые опиоиды продлевают действие серотонина (блокируя обратный захват), что приводит к увеличению его количества в мозге. Опиоиды могут вызывать серотониновый синдром, особенно в сочетании с другими препаратами.
Буспирон (спитомин). Буспирон обычно используется для снятия тревоги и в сочетании с другими антидепрессантами при расстройствах настроения. Активирует серотониновые рецепторы. Передозировка может вызвать отравление серотонином сама по себе или в сочетании с другими антидепрессантами.
Декстрометорфан. Декстрометорфан – это средство от кашля, встречающееся во многих безрецептурных препаратах. Он может продлить действие серотонина в мозге (блокирует обратный захват).
Рекреационные наркотики
Экстази («Молли»). Метилендиоксиметамфетамин (МДМА) является активным компонентом в экстази. MDMA повышает уровень серотонина в мозге (блокируя обратный захват). Передозировка МДМА может вызывать серотониновый синдром сам по себе или в сочетании с другими препаратами.
ЛСД. ЛСД сильно активирует серотониновые рецепторы. Он может повышать уровень серотонина до небезопасных уровней, особенно при использовании в сочетании с другими лекарственными средствами и антидепрессантами.
Кокаин. Кокаин повышает уровень серотонина в мозге (блокирует обратный захват). Нет никаких сообщений о том, что кокаин сам вызывает серотониновый синдром, но риск увеличивается в сочетании с другими лекарственными средствами, повышающими уровень серотонина.
БАДы
Зверобой. Зверобой — растительное лекарственное средство, которое веками использовалось для лечения депрессии, и клинически доказано, что оно действует лучше, чем плацебо. Однако зверобой может негативно взаимодействовать со многими лекарственными средствами, включая СИОЗС, и может вызывать серотониновый синдром сам по себе или в комбинации.
SAM-е (S-аденозилметионин). SAM-e может значительно повысить выработку серотонина, поэтому он может представлять риск для синдрома серотонина, если принимать его в высокой дозе или в сочетании с другими лекарственными средствами.
Женьшень. В клинических испытаниях было показано, что женьшень снижает депрессию у женщин в менопаузе. Тем не менее, женьшень повышает уровень серотонина в мозге (особенно в гиппокампе), что создает риск развития синдрома серотонина при приеме в больших количествах или в сочетании с другими лекарственными средствами.
L-Триптофан. L-Триптофан напрямую увеличивает выработку серотонина. При приеме в слишком высокой дозе или в сочетании с другим лекарственным средством, повышающим уровень серотонина (например, ингибитор моноаминоксидазы, MAOI), существует риск развития серотонинового синдрома.
Фолиевая кислота. Фолиевая кислота может улучшить настроение и участвует в выработке серотонина в мозге. Она (синтетический фолат) стимулирует серотониновые рецепторы мозга. Хотя фолатные добавки могут быть полезной естественной альтернативой депрессии, они представляют небольшой риск развития синдрома серотонина в сочетании с лекарственными средствами.
Продукты
Синдром серотонина, вызванный едой, крайне маловероятен, так как активные вещества в этих продуктах обнаруживаются на относительно низких уровнях при употреблении в стандартных количествах. Тем не менее, важно знать, какие продукты могут повышать уровень серотонина, особенно если употреблять большие количества в терапевтических целях.
Куркума (куркумин). Куркума содержит высокий уровень куркумина, который может быть использован для улучшения настроения. Так как он повышает уровень серотонина.
Шафран. Шафран уменьшал депрессию у пациентов в нескольких клинических испытаниях, аналогичных принятию СИОЗС. Исследования на крысах показывают, что шафран взаимодействует с серотониновой системой, поэтому он может потенциально влиять на синдром серотонина.
Мускатный орех. Экстракт мускатного ореха улучшал депрессию и беспокойство у мышей. Исследование на крысах предполагает, что этот эффект может быть связан с повышением уровня серотонина в гиппокампе, части мозга, которая связана с эмоциональной регуляцией. Поскольку мускатный орех может повышать уровень серотонина, он может способствовать развитию синдрома серотонина.
Продукты, богатые триптофаном. Следует избегать употребления продуктов с высоким содержанием триптофана, когда существует риск развития серотонинового синдрома, поскольку триптофан напрямую увеличивает выработку серотонина. К ним относятся индейка, курица, соя, яйца, тыквенные семечки, арахис и некоторые сыры.
Продукты, богатые фолатом. Поскольку фолат может стимулировать выработку серотонина, пища, богатая фолатом, может потенциально способствовать развитию синдрома серотонина. К ним относятся листовые зеленые овощи, бобы, бобовые, орехи, хлеб и крупы.
Комбинации препаратов, которые могут его спровоцировать
- Меперидин – фенелзин.
- Моклобемид – СИОЗС.
- Фенелзин – меперидин.
- Фенелзин – СИОЗС.
- Транилципрамин – имипрамин.
- Пароксетин – буспиран.
- Линезолид – циталопрам.


Следует знать и помнить список медикаментов, которые нельзя употреблять одновременно с антидепрессантами. К таким лекарственным средствам относятся:
- Обезболивающие препараты группы опиоидов,
- антибактериальные препараты,
- многие лекарства от кашля,
- противорвотные препараты,
- медикаменты, относящиеся к группе нейролептиков,
- противосудорожные средства,
- тиреоидные гормоны, улучшающие состояние щитовидной железы,
- препараты для похудения,
- лекарства против болезни Паркинсона,
- все препараты, содержащие литий.
В наш век развитой фармакологии доктор сможет подобрать подходящий способ медикаментозного лечения так, чтобы избежать негативных последствий. Никогда не выбирайте для себя или близких таблетки самостоятельно, не сочетайте лекарства между собой без учета всех фармакологических свойств препаратов.


Препараты повышенного риска
Чаще всего к развитию серотонинового синдрома приводит прием:
- СИОЗС (прием препаратов сертралина, флуоксетина, пароксетина, циталопрама);
- антидепрессантов (прием препаратов тразодона, нефазодона, буспирона, кломипрамина, венлафаксина, имипрамина, миртазапина);
- ИМАО (лечение препаратами фенелзина, моклобемида, клоргилина, изокарбоксизида, транилципрамина).
Справочно. zenescorts. При сочетании нескольких серотонинергических препаратов риск развития серотонинового синдрома намного выше, чем при монотерапии.
Однако, при резком повышении дозировок или передозировке серотонинергическими препаратами, серотониновый синдром может развиться и на фоне лечения одним средством.
Реже серотониновый синдром развивается вначале монолечения препаратами кломипрамина, тразодона, нефазодона, венлафаксина, моклобемида, суматриптана даже при назначении небольших доз препарата.

У лиц, употребляющих наркотик MDMA (экстази) или амфетамин, серотониновый синдром может развиться даже при употреблении одной терапевтической дозы СИОЗС, ИМАО или серотонинергических антидепрессантов.
Также серотониновый синдром может возникнуть при сочетании:
- СИОЗС или препаратов ИМАО с противовирусными лекарствами, противокашлевыми препаратами с декстрометорфаном, препаратами меперидина, лития, трамадола, нефазодона, растительными антидепрессантам со зверобоем, противомигренозными препаратами, буспироном, леводопой, препаратами трициклических антидепрессантов, ингибиторов кальциневрина, противорвотными препаратами, препаратами для снижения веса;
- ИМАО с гормонами щитовидки, препаратами кломипрамина, имипрамина, амтриптилина, карбамазепина;
- трамадола с антидепрессантами;
- антидепрессантов с препаратами клоназепама, алпразолама, тразодона, нефазодона, тиоридазина, лития, препаратов нормотимиков, противорвотными препаратами, препаратами для снижения веса;
- таких препаратов как тразодон и буспирон, флуоксетин и селегин, фенелзин и меперидим, транилципрамин и имипрамин, пароксетин и буспирон, линезолид и циталопрам.
Проблемы при смене препарата
Серотониновый синдром может возникнуть при несоблюдении двухнедельного перерыва между отменой:
- флуоксетна (прозак) и назначением другого СИОЗС;
- СИОЗС и назначением другого серотонинергического лекарственного средства;
- СИОЗС и назначением препаратов из группы ИМАО.
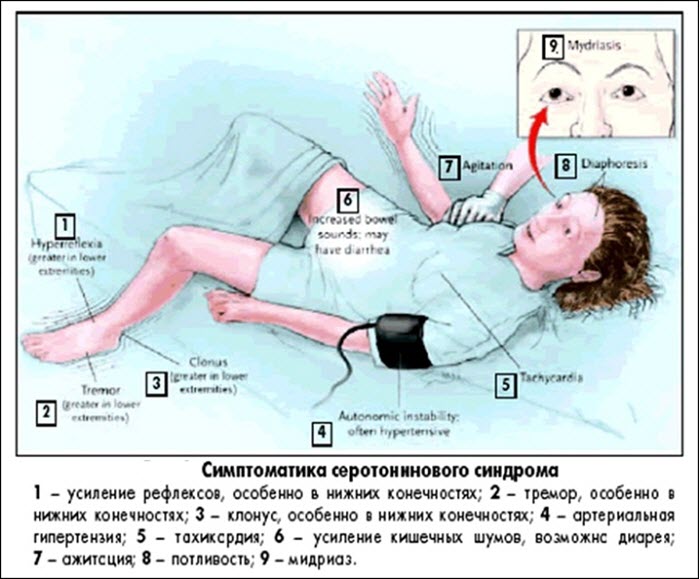
Основные признаки
Признаки серотонинового синдрома (СС) проявляются по-разному. Некоторые из тех, кто обратился за помощью, заметили изменения в самочувствии уже через 6 часов после употребления некорректного объединения препаратов. Другие пострадавшие ощутили неполадки в первые сутки. Некоторые заболевшие продержались больше 24 часов.
До сих пор не разработано методики для выявления синдрома, используют только диагностику по клиническим симптомам. Но они слишком неоднозначны, поэтому нужно учитывать несколько признаков. Не все больные с симптомами СС обращаются к врачу, потому что не осознают серьезности ситуации. Да и не каждый врач может определить синдром.
Было замечено, что одновременное применение антидепрессантов и наркотиков приводит сначала к увеличению серотонина, а через сутки его количество уменьшается до нуля.
Нехватка гормона приводит к серотониновому провалу!
Во время диагностики врач учитывает нарушения по трем направлениям:
- изменения на психическом уровне;
- симптомы вегетативного плана;
- нервно-мышечные признаки.
Психические нарушения
Развитие патологии сказывается на психике больного:
- наступает состояние возбуждения;
- присутствует тревожность, неосознанный страх, заканчивающийся панической атакой;
- наступает эйфория, радость, желание говорить без остановки, хвататься за разные дела, постоянно находиться в движении;
- нередко нарушается сознание;
- тяжелые изменения приводят к бредовому состоянию, осложненному галлюцинациями.
Иногда врачи ошибочно принимают данные симптомы за усугубление психического заболевания и увеличивают дозировку препаратов. Это еще больше усугубляет состояние пациента.

Вегетативные симптомы
При избытке серотонина присутствуют симптомы вегетативного характера:
- ускорение сердечного ритма;
- внезапное повышение давления с последующей потерей сознания;
- увеличение диаметра зрачков, появление слезотечения;
- развитие лихорадки, изменение температурных показателей (вплоть до 40 градусов);
- увеличение частоты дыхательных движений;
- проблемы ЖКТ (диарея, рвотные позывы, вздутие, колики, болевые ощущения в кишечнике);
- непереносимая болезненность в голове;
- сухость слизистых рта, носа;
- избыточное выделение пота.
Перечисленные симптомы могут свидетельствовать о многочисленных заболеваниях. В этом и заключается проблема диагностики СС.
Нервно-мышечные признаки
Серотонин регулирует образование и проведение нервных импульсов в мозге. Изменение уровня гормона негативно отражается на иннервации мышечных волокон. Возникают такие симптомы:
- повышенное сокращение мышц в ногах, увеличение рефлексов в сухожилиях;
- усиление тонуса и неподатливости мышц;
- спазм мышечных волокон без определенного ритма в быстром темпе;
- тремор конечностей;
- быстрые движения глазных яблок (нистагм);
- закатывание глаз вверх или вниз;
- отсутствие согласованности в движениях;
- спазм мышц, участвующих в артикуляции, отсюда невнятность слов в разговоре.
Стадии развития и степени тяжести синдрома
Патология развивается постепенно, по степени тяжести ее разделяют на такие группы:
- Легкая – симптомы выражены незначительно, поэтому остаются без внимания. Температура не изменяется, небольшой тремор конечностей, учащение пульса, увеличение потливости, немного расширены зрачки. Больные принимают свое состояние за переутомление или последствия стресса.
- Заболевание средней тяжести характеризуется усугублением признаков. Наблюдается резкий скачок температуры (до 40 – 42 градусов) и давления, спазмирование мышц, постоянно расширены зрачки. Пациент испытывает возбуждение. Требуется помощь, но не всегда он ее получает из-за некомпетентности врача.
- Тяжелая форма может закончиться смертью пациента. Все признаки налицо, они доставляют страдания. Больные часто впадают в коматозное состояние, случаются припадки эпилепсии. Угрозу представляет полиорганная недостаточность, связанная с распадом мышц и развитием ацидоза.
Заболевание очень быстро переходит из одной стадии в другую. Поэтому не нужно пренебрегать легким недомоганием, когда все еще поправимо.


Симптомы, указывающие на избыток серотонина
При избытке серотонина неблагоприятные симптомы обычно возникают уже в первые часы после передозировки наркотиков или психотропных препаратов. В отдельных случаях признаки, свидетельствующие о повышении концентрации «гормона счастья», появляются через несколько суток.
При избытке серотонина могут возникать различные осложнения:
- Вегетативные;
- Нервно-мышечные;
- Психические.
Серотонин оказывает влияние на половое влечение, сон, аппетит, терморегуляцию. Избыток нейромедиатора негативно воздействует на тонус сосудов, мышечную активность.
При резком ухудшении самочувствия необходимо обратиться к врачу. Некоторые признаки, наблюдающиеся при избытке серотонина, схожи с симптомами отмены наркотических средств.
Психические изменения
Поначалу человек ощущает именно изменения в психике, которые он может соотнести с действием принятых препаратов или психотропных веществ. Однако постепенно эти проявления начинают усиливаться, становятся более выраженными и вызывают дискомфорт и тревожные ощущения.
Наблюдается сильное эмоциональное возбуждение, которое может проявляться в чувстве эйфории и бесконтрольной сильной радости. На первый взгляд, такое изменение вряд ли можно назвать негативным проявлением, однако такое чувство является искусственным, и переизбыток в конечном итоге оказывается ничем не лучше недостатка. Любые изменения в окружающем мире сразу же отражаются на эмоциональном состоянии, человека буквально распирает от чувств, что выливается в непрерывный поток слов, не всегда связанных между собой. Постепенно положительные эмоции уступают, и их сменяют другие психические изменения, происходящие из-за повышения уровня серотонина.


Возникает неконтролируемая паника, тревога и страх. Человека пугают любые непонятные затуманенному сознанию вещи, возникает ощущение надвигающейся опасности и скорой смерти. Если такой приступ затягивается, могут возникнуть попытки навредить себе, чтобы избавиться от страха. Глядя на человека в таком состоянии можно сказать, что он «мечется», не находя себе места.
Наиболее ярко проявляют себя галлюцинации и бред. В зависимости от серьезности ситуации человеку могут мерещиться незначительные вещи или ему может казаться, что он находится в совершенно другом месте, а вокруг него происходит что-то непонятное. В таком состоянии пациент редко может контролировать себя, совершая необдуманные и необъяснимые поступки, в том числе он может навредить себе или окружающим.
Кроме того, могут иметь место различные нарушения сознания, то есть изменения затрагивают работу отделов головного мозга, как, например, при сотрясении. В связи с этим может происходить потеря сознания, дезориентация, абсолютное непонимание происходящего вокруг, ступор, то есть неспособность реагировать на внешние стимуляторы, сонливость. Среди более серьезных нарушений можно выделить кому, акинетический мутизм, при котором человек находится в сознании, но не реагирует на раздражители и не двигает конечностями, апаллический синдром (бодрствующая кома). Также может возникнуть вегетативное состояние, при котором организм будет поддерживать жизнь только благодаря сохранению способности поддержания артериального давления, дыхания и сердечной активности. Такие проявления возникают весьма редко, так как этому должны предшествовать постоянные передозировки лекарственными препаратами или наркотическими веществами, вызывающими повышенный уровень гормона серотонина.
Вегетативные изменения
Помимо эмоциональных потрясений и расстройств в сознании, пациент может ощущать явные нарушения в своем состоянии. Эти симптомы возникают вследствие изменений, происходящих с вегетативной нервной системой, которая регулирует деятельность внутренних органов, желез внутренней и внешней секреции, кровеносных и лимфатических узлов. К вегетативным изменениям, возникающим вследствие повышения уровня гормона серотонина, можно отнести:
- расстройство стула (диарея или запор);
- тошнота, рвота;
- вздутие живота (метеоризм);
- расширение зрачков;
- слезливость;
- судороги;
- расслабленность мышц;
- повышение температуры тела вплоть до 42 градусов;
- затруднение или учащение дыхания;
- тремор (дрожание конечностей);
- тахикардия (учащенное сердцебиение);
- повышение артериального давления;
- повышенное потоотделение;
- сухость слизистых, в частности, в ротовой полости;
- озноб или приливы жара;
- нарушение координации;
- онемение конечностей;
- головные боли.


В целом такие симптомы могут наблюдаться при различных заболеваниях, и у пациента может не сразу возникнуть подозрение о переизбытке гормона из-за приема серотониновых антидепрессантов или психотропных веществ. Зачастую даже врачу удается установить истинную причину подобных нарушений только в результате изучения полной клинической картины с сопоставлением всех симптомов.
Нервно-мышечные изменения
Чрезмерно высокий уровень гормона серотонина в организме может проявить себя и нейромышечных симптомах, начиная от легкого подергивания конечностей и заканчивая тяжелейшими припадками. Во время диагностики пациенты упоминают о следующих изменениях:
- непроизвольные и неконтролируемые сокращения некоторых участков мускулатуры;
- дрожание верхних или нижних конечностей;
- дрожание глазных яблок (нистагма), непроизвольные движения глазами или их неконтролируемое закатывание поочередно вверх и вниз;
- нарушение речевых способностей или полное их отсутствие;
- судорожные выгибания тела;
- двигательное возбуждение (акатизия);
- эпилептические припадки.
Из всех перечисленных симптомов нарушений в психике, вегетативной нервной системе и нейромышечной системе у одного пациента может встречаться всего несколько совпадений. Главная опасность серотонинового синдрома состоит в том, что поначалу симптомы проявляются неярко, поэтому обращения к врачу не происходит. Однако постепенно, когда провоцирующий патологию фактор продолжает действовать на организм, пациент ощущает симптоматику все ярче, и может дойти до серьезных нарушений, в результате чего ему потребуется оперативная помощь.
Изменения нервно-мышечного характера


Избыток серотонина может сопровождаться перечисленными ниже нервно-мышечными нарушениями:
- Резкое ухудшение речи;
- Самопроизвольные мышечные сокращения;
- Эпилептический припадок;
- Совершение непроизвольных движений глазами.
Что делать при синдроме
Поскольку все симптомы наблюдаются в связи с повышенным уровнем серотонина, первое, что нужно сделать – это снизить его концентрацию в организме. На начальной стадии патологии для этого может быть достаточно всего лишь отменить прием препарата, вызывающего повышение уровня «гормона счастья», и организм самостоятельно справится с проблемой.
При серотониновом синдроме противопоказан прием адреноблокаторов, стимуляторов дофаминовых рецепторов, блокаторов кальциевых каналов и других подобных препаратов.
В запущенных ситуациях, когда наблюдаются ярко выраженные симптомы, помочь уменьшить концентрацию серотонина может только промывание желудка и применение лекарств, вызывающих снижение уровня токсических веществ в организме. Для избавления от симптоматики врачам нужно довести пациента до того состояния, когда его жизни не будет угрожать опасность. После этого применяются средства для нормализации сердцебиения и артериального давления, при повышенной температуре используют искусственную вентиляцию легких. Также может быть применен препарат, снижающий психоэмоциональное возбуждение и устраняющий эпилептический припадок, если это необходимо.
Что делать при превышении серотонина?
В отдельных случаях для устранения избытка серотонина достаточно просто отменить приём лекарства, которые спровоцировало увеличение концентрации нейромедиатора.
При избытке серотонина в организме не рекомендуется принимать лекарства из группы блокаторов кальциевых каналов, адреноблокаторов.
Если возникают ярко выраженные симптомы избытка серотонина, могут проводиться следующие мероприятия:
- Промывание желудка;
- Использование лекарств, которые помогают снизить концентрацию токсических веществ в крови.
При избыточном содержании «гормона счастья» в организме нередко применяют медикаменты, позволяющие нормализовать частоту сердечных сокращений, стабилизировать артериальное давление.
При необходимости пострадавшему делают искусственную вентиляцию лёгких. При избытке серотонина применяют и лекарства, помогающие устранить психоэмоциональное возбуждение.
Необходимая диагностика и лечение
Диагностика проводится на основании наблюдения за клиническими проявлениями патологии. Необходимо дифференцировать данную патологию от других недугов, похожих по симптомам:
- нейролептический синдром злокачественного характера;
- передозировка наркотическими обезболивающими;
- психоз в острой фазе;
- гипертонический криз;
- энцефалит;
- столбняк.
Если наличие признаков указывает на серотониновый синдром в легкой форме, то в условиях больницы оказывают неотложную помощь, которая заключается в таких действиях:
- отменяют препараты, вызывающие патологию;
- промывают желудок;
- для снижения интоксикации назначают сорбирующие вещества.
Состояние больного улучшается за 6–12 часов. В тяжелых случаях необходимы дополнительные меры:
- Назначают «Метисергид», «Ципрогептадин» – противники серотониновых рецепторов.
- Используют «Лоразепам», «Сибазон», если присутствуют приступы эпилепсии, наблюдается скованность мышц.
- Высокую температуру сбивают холодными обтираниями и приемом «Парацетамола».
- Чтобы избавить пациента от лихорадки и расслабить мышцы, назначают миорелаксанты. Они помогают справиться с проблемами свертываемости крови.
- Для нормализации водного баланса используют внутривенные диффузные растворы.
- Для поддержания в норме давления и сердца применяют соответствующие средства.
Лечение серотонинового синдрома позволяет за короткий срок купировать имеющиеся симптомы и вернуть пациента в строй.
Диагностические критерии
Для постановки диагноза чаще всего используются критерии Хантера (Hunter), которые считаются наиболее простыми и точными. Менее распространены критерии Стернбаха (Sternbach). Важным условием для их применения является установленный факт употребления серотонинергического препарата.
Согласно критериям Хантера, для подтверждения диагноза должен быть выявлен минимум один симптом из следующих:
- клонус;
- возбуждение;
- гипертермия;
- гиперрефлексия;
- тремор.
Согласно методике Стернбаха, анамнестически должно присутствовать недавнее назначение, смена или увеличение дозы серотонинергического средства. Важно чтобы при этом отсутствовало недавнее начало лечения или повышение дозировки нейролептиков. Также требуется исключить инфекции, злоупотребление лекарствами, прием наркотиков и абстинентный синдром. После этого имеющиеся симптомы сопоставляются с клиническими критериями. Метод Стернбаха требует наличия минимум трех признаков из списка:
- спутанность сознания/гипомания;
- возбуждение;
- миоклонус;
- гиперрефлексия;
- озноб;
- гипергидроз;
- тремор;
- диарея;
- нарушение координации.
Нейролептический злокачественный синдром (NMS)
Нейролептический синдром – лекарственное расстройство. Имеет некоторые из тех же симптомов, но является следствием антипсихотиков.
Самым большим отличием является то, что серотониновый синдром обычно возникает быстро после начала приема триггерного препарата. Нейролептическому надо около месяца, чтобы проявиться.
- Инфекции: менингит, энцефалит;
- Передозировка другого вещества; кокаин, литий;
- Синдром отмены алкоголя или наркотиков;
- Опьянение;
- Тяжелые реакции на анестезирующие газы, используемые во время операции, инвазивных процедур.
Проводят следующие исследования:
- Общий анализ крови (CBC), посев на инфекцию, проверка электролитов, наличия наркотиков, алкоголя. Также, по крови проверяют работу почек, щитовидной железы, печени;
- Анализы мочи для выявления наркотиков, алкоголя, определения функции почек;
- Компьютерная томография (КТ) мозга;
- Электрокардиограмма (ЭСТ) для проверки сердца;
- Люмбальная пункция для оценки спинномозговой жидкости;
- Рентгенограмма грудной клетки.
Дифференциальный диагноз
Токсичность серотонина имеет характерную картину, которую трудно спутать с другими заболеваниями. Иногда, может остаться незамеченным, поскольку его можно принять за вирусное заболевание, тревожное, неврологическое расстройство, антихолинергическое отравление, симпатомиметическую токсичность, ухудшение психического состояния.
Чаще всего путают с нейролептическим злокачественным синдромом (NMS.)
В обоих случаях развиваются вегетативная дисфункция и измененный психический статус. Серотониновая токсичность быстро проявляется после приема препарата, реагирует на блокаду серотонина, например, таких как хлорпромазин, ципрогептадин.
Блокада дофаминовых рецепторов (NMS) имеет медленное начало. Развивается в течение нескольких дней после введения нейролептического препарата, реагирует на агонисты дофамина, такие как бромокриптин.
Дифференциальный диагноз трудный для пациентов, недавно подвергшихся воздействию как серотонинергических, так и нейролептических препаратов. Брадикинезия, экстрапирамидная жесткость “свинцовая” классически присутствуют в NMS. Серотониновый синдром вызывает гиперкинезию и клонус. Различные симптомы могут помочь в дифференциации.
Лечение патологического «счастья»
Диагностика и лечение серотонинового синдрома проводятся только с участием врача. Все, что может сделать пациент — прекратить принимать любые серотонинергические лекарства, но может также понадобиться поддерживающая терапия, чтобы помочь человеку пережить это состояние. Существуют препараты-антидоты серотонина, но доказательства их эффективности весьма сомнительны.
Методы лечения серотонинового синдрома
Главная мера лечения — отмена всех «серотониновых» лекарств и веществ. После этого обычно пациенты быстро идут на поправку.
Далее все меры назначаются очень индивидуально, с учетом конкретных нарушений и их тяжести. К примеру, повышенную температуру тела, если она превышает 41 градус, лечат с помощью активного охлаждения и другими интенсивными мерами.
Первая помощь в подобном состоянии
Что делать, если у человека заподозрен серотониновый синдром? Неотложная помощь, как правило, заключается в немедленном прекращении приема препарата, спровоцировавшего данное состояние. Естественно, пациента обязательно стоит отвезти в больницу.
В первую очередь проводится промывание желудка, благодаря чему удается очистить организм от лекарства, которое еще не успело усвоиться. С этой же целью пациентам назначают сорбенты и прочие лекарства, выводящие токсины из организма. В легких случаях подобных мероприятий достаточно для того, чтобы человек почувствовал себя лучше. Симптомы идут на спад спустя 6-12 часов.
Счастье для всего организма, и пусть никто не уйдет


Как было сказано выше, серотонин — это моноаминный нейротрансмиттер, который синтезируется из незаменимой аминокислоты триптофана. В нашем теле он хранится в пузырьках, которые располагаются в пресинаптической области нервных клеток, то есть прямо рядом с синаптической щелью (место контакта двух нейронов). Когда нервный импульс по мембране нейрона добегает до синапса, происходит высвобождение нейротрансмиттеров, которые двигаются сквозь синаптическую щель, передавая сигнал от одного нейрона на другой. А осуществляется этот процесс при помощи активации серотониновых рецепторов, то есть белков, расположенных на мембране и связывающихся с серотонином.
Существует аж 7 классов рецепторов серотонина (в которые входит множество подтипов). Их активация запускает самые разные процессы. А какие именно — зависит от того, где произошел выброс серотонина.
«Переносчик счастья» вырабатывается в клетках желудочно-кишечного тракта (ЖКТ), а также в срединных ядрах ствола головного мозга. Из примерно 10 мг серотонина, которые имеются в организме человека, от 4 до 8 мг содержатся в клетках слизистой оболочки желудка и кишечника. Остальной серотонин находится в клетках центральной нервной системы, а также в тромбоцитах (в них он не вырабатывается, а только хранится).
Тот серотонин, который есть в ЖКТ, активирует целый ряд важных физиологических функций, среди которых: вазоконстрикция (сужение кровеносных сосудов), сокращение матки, бронхоконстрикция (сужение просвета мелких бронхов), агрегация тромбоцитов (и образование тромбоцитарной пробки в месте повреждения сосуда), а также моторика ЖКТ.
А за «счастье» отвечает серотонин из центральной нервной системы, который управляет состоянием бодрствования, вниманием и памятью, аппетитом, терморегуляцией, половым поведением, агрессией, может активировать состояние аффекта (при беспокойстве и депрессии), а также становиться причиной мигреней и рвоты и угнетать болевые импульсы.
Рекомендации по профилактике
Чтобы избежать развития патологии, необходимо соблюдать следующие правила:
- Принимать антидепрессанты нужно только с разрешения специалиста. Лечением депрессивных расстройств занимается врач. Нельзя самостоятельно заменять один препарат на другой. Между курсами лечения нужно делать перерыв.
- Чтобы избежать развития синдрома, рекомендуется проводить лечение одним препаратом (монотерапия).
Прогноз
У пациента есть два пути выхода из создавшейся ситуации:
- благоприятный, если он вовремя обратился за помощью и получил лечение согласно правильно поставленному диагнозу;
- неблагоприятный, если упустил драгоценное время или стал жертвой некомпетентного специалиста.
Профилактические меры
При начале лечения препаратами, влияющими на серотониновый процесс, необходим постоянный контроль со стороны лечащего врача. При возникновении каких-либо негативных последствий, препарат немедленно отменяется.
Зная о возможном риске, все средства из группы антидепрессантов назначаются с особой осторожностью.
Промежуток между приемами лекарства или назначением новых видов медикаментов, должен составлять не меньше двух недель. Исключением может стать препарат Флуоксетин, так как время отмывки с его использованием длится 5-6 недель, а для пожилых пациентов он составляет 8 недель.
- https://ProSindrom.ru/endokrinnye/serotoninovaya-yama.html
- https://rvdku.ru/nevrologiya/serotoninovyj-sindrom
- https://doctor-neurologist.ru/serotoninovyj-sindrom-simptomy-i-lechenie
- https://medspina.ru/myshci-i-svyazki/serotoninovaya-yama.html
- https://noomind.ru/faq/serotonin-syndrome/
- https://sindrom.info/serotoninovyj/
- https://www.KrasotaiMedicina.ru/diseases/psychiatric/serotonin-syndrome
- https://MedAboutMe.ru/articles/peredozirovka_gormonom_schastya_serotoninovyy_sindrom/
- https://gormony.guru/izbytok-serotonina.html
- https://neuromed.online/serotoninovy-sindrom/
- https://gormonorm.ru/epifiz/izbytok-serotonina-simptomy-prichiny-lechenie.html
- https://www.narconon-standard.ru/serotoninovyij-sindrom

